
In knapp 40 Prozent der europäischen Staaten war die Übersterblichkeit 2020 normal. Unter Berücksichtigung demografischer Veränderungen ergibt sich in 20 Prozent der Länder einschließlich Deutschlands sogar eine Untersterblichkeit. Brisant: In fast keinem europäischen Land stimmen die gemeldeten COVID-19-Sterbefälle mit der Übersterblichkeit überein. Vergleicht man die Zahlen der einzelnen Länder, so zeigt sich zudem keine Evidenz für eine Minderung der Sterbefälle durch Lockdowns.
In der Zeit vor Corona gab es in der Regel nur zwei Möglichkeiten festzustellen, ob eine schwere Krankheitswelle sich in einem Land oder über dessen Grenzen hinaus ausgeweitet hat: die Belastung des Gesundheitssystems sowie die Anzahl aller Sterbefälle im Vergleich zu den Vorjahren, die so genannte Übersterblichkeit.
Mit dem PCR-Test ist jedoch pünktlich zu Beginn der Coronakrise ein vermeintliches Instrument hinzugekommen, das die Ausbreitung der Krankheit kontrollierbar erscheinen lässt. Die Logik dahinter ist sehr einfach: Je mehr positiv Getestete, desto mehr breitet sich die Krankheit aus und desto schärfere Maßnahmen müssen ergriffen werden, um die Ausbreitung einzudämmen und so eine Überlastung des Gesundheitssystems und eine Übersterblichkeit zu vermeiden.
Problem PCR-Test
Sowohl der PCR-Test als Diagnoseinstrument selbst als auch die Art, wie auf Basis dieses Tests der so genannte Inzidenzwert ermittelt wird, entbehren jedoch in vielerlei Hinsicht wissenschaftlichen Standards. Hauptkritikpunkte der Verwendung des PCR-Tests zur Diagnose einer Infektion sind
- die nicht festgelegte maximale Anzahl der Vervielfältigungszyklen (der sogenannte Ct-Wert),
- der Test auf teilweise nur eine einzige Gensequenz des Virus, die auch als Fragment nach einer überstandenen Krankheit vorliegen kann, sowie
- die Einordnung eines positiven Tests als Infektion, auch wenn keine Symptome vorliegen.
Selbst die Weltgesundheitsorganisation WHO weist seit Januar 2021 darauf hin, dass positive Testergebnisse, die mit hohem Ct-Wert zustande gekommen sind, vorsichtig interpretiert werden sollten und dass bei einem positiven Testergebnis ohne Symptome beim Probanden ein erneuter Test erfolgen sollte. Die Kritik an mangelnden Standards bei der Ermittlung des Inzidenzwertes auf Basis des PCR-Tests lässt sich wie folgt zusammenfassen:
- Die positiven Testergebnisse müssen immer in Relation zur Anzahl der Tests stehen. Geschieht dies nicht, erhöht sich der Inzidenzwert mit einer gesteigerten Anzahl an Tests, und er sinkt, wenn weniger getestet wird. Doch nur das Verhältnis von positiven zu negativen Testergebnissen lässt darauf schließen, ob eine höheres oder niedrigeres vermeintliches Infektionsgeschehen vorliegt.
- Die getestete Bevölkerungsgruppe muss repräsentativ sein. Testet man beispielsweise in einer Woche vermehrt alte Menschen in Pflegeheimen und in der darauf folgenden Woche vermehrt bei Schülern, weil der Präsenzunterricht nach den Ferien wieder begonnen hat und Tests an den Schulen nun verpflichtend sind, kann man diese Testergebnisse nur bedingt miteinander vergleichen.
Das Dogma vom Inzidenzwert
Obwohl bei der Ermittlung des Inzidenzwerts wissenschaftliche Standards missachtet werden, folgen fast alle Regierungen in Europa und in anderen Teilen der Welt der einfachen Logik, dass bei einer höheren Anzahl positiver Testergebnisse mit einschneidenden Einschränkungen des öffentlichen Lebens die vermeintliche Ausbreitung des Erregers eingedämmt werden muss. Die zugehörige Vorgehensweise hat mittlerweile den Status eines Dogmas erlangt, das von vielen Politikern, Journalisten und selbst Medizinern kaum noch hinterfragt wird.
Ein Dogma erkennt man unter anderem auch daran, dass Zweifler wie Ketzer behandelt werden sowie Kritik mit Totschlagargumenten wie „Es geht ja schließlich um Menschenleben“ und Zirkelschlüssen begegnet wird. Selbst wenn die klassischen Indikatoren für das Vorliegen einer schweren Krankheitswelle, eine stärkere Belastung des Gesundheitssystems und eine Übersterblichkeit, ausbleiben, kann dies der vorherrschenden Meinung nichts anhaben. Dann haben eben die im Vorfeld ergriffenen Maßnahmen, die aufgrund der Anzahl der positiven Tests beschlossen wurden, Schlimmeres verhindert. Kommt es hingegen trotz präventiver Einschränkungen des öffentlichen Lebens zu einer Überlastung des Gesundheitssystems und einer höheren Sterblichkeit, dann waren die Maßnahmen nicht ausreichend oder wurden nicht konsequent umgesetzt.
Bei der Frage, ob vorauseilende Maßnahmen wie Schul- und Geschäftsschließungen, Abstandsregeln, Maskentragen oder Ausgangssperren nicht mehr Schaden anrichten als sie nutzen, ist es jedoch essentiell wichtig, ihre Wirksamkeit anhand von belastbaren Zahlen eindeutig nachweisen zu können. Zumindest müsste es nach der vorherrschenden Meinung in Ländern mit wenigen und größtenteils nur freiwilligen Maßnahmen zu einer deutlichen Übersterblichkeit kommen, während in Ländern mit frühzeitigen und rigorosen Einschränkungen des öffentlichen Lebens dem jeweiligen Gesundheitssystem ein Überlastung erspart bleibt und eine Übersterblichkeit verhindert wird. Zudem müssen die mit den Tests ermittelten Zahlen zur Infektionsausbreitung und Fallsterblichkeit so verlässlich sein, dass man auf andere Indikatoren wie Krankenhausbelegungen und Übersterblichkeit bei der Beurteilung der Lage verzichten kann.
Keine Übersterblichkeit in Deutschland, unplausible Todeszahlen
In meinem letzten Beitrag habe ich anhand der Berechnung der Übersterblichkeit unter Berücksichtigung demografischer Veränderungen zeigen können, dass es in Deutschland 2020 nicht zu einer Übersterblichkeit im Vergleich zum Durchschnitt der vorangegangen fünf Jahre gekommen ist und die Anzahl der vom Robert Koch-Institut (RKI) gemeldeten COVID-19-Sterbefälle daher nicht plausibel erscheint.
In Zeiten vor dem PCR-Test wäre eine deutsche Regierung aufgrund der vorliegenden Datenlage zur Übersterblichkeit wohl niemals auf die Idee gekommen, Schul- und Geschäftsschließungen sowie Ausgangssperren anzuordnen und freiheitliche Grundrechte einzuschränken. Nach der neuen Logik heißt es jedoch, nur diese einschneidenden Maßnahmen hätten das Land vor ähnlich hohen Sterbefallzahlen wie bei einigen europäischen Nachbarn bewahrt.
Vergleich der Übersterblichkeit in Europa
Die Altersgruppe derjenigen, die das 60. Lebensjahr überschritten haben, wächst in den letzten Jahren in Europa schneller an als alle jüngeren Altersgruppen. Da sich die Lebenserwartung jedoch nicht beliebig verlängern lässt und in den entwickelten Ländern nur noch sehr langsam ansteigt, führen die demografischen Veränderungen in den europäischen Gesellschaften unweigerlich zu einem Anstieg der absoluten Sterbefälle, ohne dass hierfür besondere Krankheiten oder andere Gründe der Auslöser sein muss.
Obwohl das Statistische Bundesamt von den erheblichen Auswirkungen dieses Effekts Kenntnis hat, bevorzugt die Behörde bei der Darstellung der Übersterblichkeit den Vergleich absoluter Zahlen.
Um die demografischen Effekte zu berücksichtigen wurde zur Ermittlung der Übersterblichkeit in den hier untersuchten Ländern jeweils der Durchschnitt der Anteile der Sterbefälle einer Altersgruppe im Verhältnis zur Größe der Altersgruppe über einen Zeitraum von 2015 bis 2019 berechnet und mit der jeweiligen Bevölkerungsgröße der Altersgruppe im Jahr 2020 multipliziert. Daraus ergibt sich je Altersgruppe eine erwartbare Sterblichkeit für 2020. Die Differenz der tatsächlichen und der erwartbaren Sterbefälle stellt dann die Übersterblichkeit dar. Setzt man die so ermittelte Übersterblichkeit der europäischen Länder mit den jeweils gemeldeten COVID-19-Sterbefällen ins Verhältnis, erhält man folgendes Ergebnis. (Für eine größere Darstellung der Grafik hier klicken)

Abbildung 1: (für größere Darstellung hier klicken) Eigene Darstellung, Datenquellen: Statistisches Amt der Europäischen Union, WHO Weekly epidemiological update vom 29.12.2020. Die gestrichelten roten Linien geben den Ober- bzw. Unterwert der Bandbreite der erwartbaren Schwankungen aufgrund der Standardabweichung des Durchschnitts der vorangegangenen fünf Jahre an.
Der Mittelwert der Standardabweichung der erwartbaren Übersterblichkeit über alle Altersgruppen und alle hier untersuchten Länder beträgt 0,03 Prozent. Das bedeutet, Abweichungen von 300 Sterbefällen auf 1 Million Einwohner nach oben wie nach unten liegen in der Regel im Bereich der Schwankungen der vorangegangenen fünf Jahre. Dieser Bereich ist in Abbildung 1 anhand der gestrichelten roten Linien zu erkennen.
Von links nach rechts gehend ist es demnach in den Ländern Finnland bis Österreich 2020 im Vergleich zum Durchschnitt der Jahre 2015 bis 2019 nicht zu einer unverhältnismäßigen Übersterblichkeit gekommen. Rechts davon sieht man jedoch Länder, in denen die Übersterblichkeit den Wert einer normalen Schwankung zum Teil um das Mehrfache übersteigt. Dies ist ein sehr markanter Hinweis darauf, dass eine Krankheit Auslöser für die ungewöhnliche und übermäßig hohe Anzahl von Sterbefällen in diesen Ländern sein könnte. In circa 60 Prozent der untersuchten europäischen Länder ist es demnach 2020 im Vergleich zum Durchschnitt der Jahre 2015 bis 2019 zu einer übermäßigen Übersterblichkeit gekommen.
Was zudem auffällt, ist die fast in jedem Land fehlende Übereinstimmung zwischen der Übersterblichkeit und den jeweils gemeldeten COVID-19-Sterbefällen. In den Ländern, die eine Untersterblichkeit oder nur geringe Übersterblichkeit zu verzeichnen hatten, erscheint die Anzahl der Sterbefälle mit COVID-19 als Todesursache größtenteils viel zu hoch, während sie in Ländern mit einer sehr hohen Übersterblichkeit zum Teil viel zu niedrig ausfällt.
Über die Gründe dafür lässt sich nur spekulieren. Wurden etwa in Deutschland, Luxemburg, Schweden oder Österreich COVID-19-Sterbefälle erfasst, die in Wirklichkeit auf eine andere Todesursache zurückzuführen sind? Sollte damit die Lage dramatischer dargestellt werden, als sie tatsächlich war, um einschneidende Beschränkungen der Grund- und Freiheitsrechte zu rechtfertigen? Wurden im umgekehrten Fall in Ländern wie Serbien, Litauen, Rumänien, Polen und Bulgarien COVID-19-Sterbefälle unterschlagen, um eine Panik in der Bevölkerung zu vermeiden?
Oder sind die fehlenden COVID-19-Sterbefälle ein Hinweis darauf, dass in diesen Ländern die Menschen auch vermehrt an den Folgen der Maßnahmen verstarben, beispielsweise aufgrund von zu lange aufgeschobenen Operationen und vermiedenen Arztbesuchen?
Was auch immer dahintersteckt, aus der mangelnden Übereinstimmung zwischen Übersterblichkeit und COVID-19-Sterbefällen ergibt sich die traurige Erkenntnis, dass sich die Meldungen der jeweils zuständigen Behörden zur Anzahl der Todesopfer der Krankheit nicht für eine angemessene Beurteilung der Lage eignen. Dies ist deswegen traurig, da unter anderem aufgrund dieser unzureichenden Zahlen politische Entscheidungen getroffen werden, die das Schicksal von hunderten Millionen Menschen in Europa beeinflussen.
Altersverteilung der Sterbefälle
Aus vielen der einschlägigen Medien ist immer wieder zu vernehmen, dass auch junge Menschen an einer COVID-19-Erkrankung versterben können. In vereinzelten Fällen ist dies unzweifelhaft so geschehen und bedauernswert. In der Summe sind jedoch in allen hier untersuchten europäischen Ländern mit einer Gesamtbevölkerung von 464 Millionen Einwohnern gerade einmal 6.617 Menschen unter 60 Jahren mehr verstorben als im Durchschnitt der Jahre 2015 bis 2019. Die Altersgruppe der 60- bis 79-jährigen trägt mit etwas mehr als einem Drittel zur Übersterblichkeit bei, die Gruppe der über 80-jährigen mit knapp zwei Dritteln.

Abbildung 2: Eigene Darstellung, Datenquelle: Statistisches Amt der Europäischen Union
Die Sterbefälle der jeweiligen Altersgruppen sind zudem sehr ungleich in Europa verteilt. In keinem der hier untersuchten Länder ist eine deutliche Erhöhung des Sterberisikos der unter 60-jährigen festzustellen. Das Sterberisiko ergibt sich, wenn man die Anzahl der Sterbefälle einer Altersgruppe durch die Anzahl der Bevölkerungsgröße der Altersgruppe dividiert. Bis auf wenige Ausnahmen weicht auch das Sterberisiko der 60- bis 79-jährigen 2020 nicht signifikant vonm Maximum der Schwankungen des Durchschnitts der Jahre 2015 bis 2019 ab. Jedoch ist es in circa zwei Dritteln der europäischen Länder zu einer teils sehr deutlichen Erhöhung des Sterberisikos bei den über 80-jährigen gekommen. (Für eine größere Darstellung der Grafik hier klicken)

Abbildung 3: (für größere Darstellung hier klicken) Eigene Darstellung, Datenquelle: Statistisches Amt der Europäischen Union
Aus Abbildung 3 ist zu entnehmen, dass eine erhebliche Erhöhung des Sterberisikos der Altersgruppe der 60- bis 79-jährigen ausschließlich in ehemaligen Ostblockländern, die nicht vollständig zum Wohlstand Westeuropas aufgeschlossen haben, zu verzeichnen ist. Ein Zusammenhang zwischen den allgemeinen Lebensbedingungen und der Übersterblichkeit ist daher wahrscheinlich und eine nähere Untersuchung wert. Ein ähnlicher Zusammenhang in der Altersgruppe der über 80-jährigen ist hingegen nicht zu erkennen.
Belegt ein Vergleich der Übersterblichkeit die Effektivität von Lockdowns?
Interessanterweise befindet sich Schweden in der Gruppe derjenigen Länder, die 2020 im Vergleich zum Durchschnitt der Jahre 2015 bis 2019 keine übermäßige Übersterblichkeit zu verzeichnen hatten. Schweden ist bekanntlich einen Sonderweg gegangen, hat größtenteils lediglich auf freiwillige Einschränkungen gesetzt und auf ein verpflichtendes Tragen von Masken sowie generelle Geschäftsschließungen und Ausgangssperren verzichtet. Nach der Logik, dass nur erhebliche Einschränkungen des öffentlichen Lebens höhere Todeszahlen verhindert haben, müsste das Land eine höhere Übersterblichkeit aufweisen als Rumänien, Polen oder Bulgarien, was eindeutig nicht der Fall ist.
Befürworter von einschneidenden obligatorischen Maßnahmen führen jedoch an, dass es in Schweden im Vergleich zu seinen Nachbarländern zu einer höheren Übersterblichkeit gekommen und daher der Sonderweg als ein Fehler anzusehen ist. Doch ist da wirklich so?
Die Maßnahmen in Schweden lassen sich wie folgt zusammenfassen (Quelle: European Centre for Disease Prevention and Control):
- Anpassung von Arbeitsplätzen zur Reduzierung der Übertragung des Erregers sowie Telearbeit wo möglich (ab Frühjahr 2020)
- Begrenzung großer Menschenansammlungen (ab Mitte 2020)
- Verzicht auf Präsenzveranstaltungen in Universitäten (Frühjahr 2020)
- Zeitlich begrenzte Schließung weiterführender Schulen (Frühjahr 2020 und Winter 2020/21)
- Einschränkungen in Unterhaltungs- und Sportstätten sowie nicht lebensnotwendigen Geschäften (ab Frühjahr 2020)
- Einschränkungen beim Besuch von Cafés und Restaurants (ab Mitte 2020)
Ende 2020 sind noch Restriktionen bei der Anzahl der Teilnehmer privater Treffen hinzugekommen. Auf eine Maskenpflicht, Ausgangssperren sowie die Schließung von Grundschulen und die generelle Schließung von Geschäften, Restaurants oder Sportstätten hat die schwedische Regierung bisher verzichtet.
Im Gegensatz dazu wurden in Dänemark im Frühjahr 2020 sowie im Winter 2020/21 deutlich härtere Einschränkungen des öffentlichen Lebens angeordnet. Zusätzlich zu den Maßnahmen, die auch in Schweden unternommen wurden, fallen darunter
- die vollständige Schließung von Kindergärten, Grundschulen, weiterführenden Schulen und Universitäten,
- die vollständige Schließung von Unterhaltungs- und Sportstätten, nicht lebensnotwendigen Geschäften, Restaurants und Cafés sowie
- eine Maskenpflicht in geschlossenen Räumen.
Nach der Theorie, dass größere Einschränkungen des öffentlichen Lebens sowie das Tragen von Masken zu einer geringeren Übersterblichkeit führen, müssten in Schweden im Vergleich zu Dänemark deutlich mehr Menschen verstorben sein. Doch genau das lässt sich nicht bestätigen. (Für eine größere Darstellung der Grafik hier klicken)

Abbildung 4: (für größere Darstellung hier klicken) Eigene Darstellung, Datenquelle: Statistisches Amt der Europäischen Union
In Abbildung 4 ist zu erkennen, dass es im Vergleich zu Dänemark im Frühjahr 2020 in Schweden tatsächlich zu mehr Sterbefällen gekommen ist, im Verlauf des Sommers jedoch zu weniger. Während des Winters 2020/21 war der Verlauf der Todesfälle in beiden Ländern annähernd gleich.
In der Summe sind zwischen der ersten Kalenderwoche 2020 und der 13. Kalenderwoche 2021 in Schweden 91 Menschen pro eine Million Einwohner mehr verstorben als in Dänemark. Die Altersstruktur und der Wohlstand Schwedens und Dänemarks sind fast identisch, so dass man nicht davon ausgehen kann, dass in einem der beiden Länder generell weniger Menschen versterben als in dem anderen. Tatsächlich waren in der Vergangenheit die Sterbezahlen je eine Million Einwohner mal in Dänemark leicht höher als in Schweden und mal umgekehrt.
Am Beispiel des Vergleichs Schwedens mit Dänemark lässt sich nicht belegen, dass die schärferen Maßnahmen in Dänemark zu einer geringeren Übersterblichkeit geführt haben als in Schweden. Es kann also nicht nachweisen, dass eine größere Beschränkung des öffentlichen Lebens automatisch zu geringeren Sterbefällen führt. Genau das wird jedoch in der vorherrschenden Berichterstattung wie ein Fakt behauptet und gebetsmühlenartig wiederholt.
Warum geht Deutschland nicht den schwedischen Weg?
Sowohl Schweden als auch Deutschland haben in den vergangenen Jahrzehnten die Krankenhauskapazitäten abgebaut, Schweden in deutlich höherem Maße als Deutschland.

Abbildung 5: Eigene Darstellung, Datenquelle: Statistisches Amt der Europäischen Union
Trotzdem hält Deutschland noch immer viermal mehr Krankenhausbetten je eine Million Einwohner vor als Schweden. Zudem zeigt das im Frühjahr 2020 ins Leben gerufene Intensivregister der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin und des RKI (DIVI-Intensivregister), dass trotz einer schwankenden Anzahl von COVID-19-Patienten die Belegung der Intensivstationsbetten seit Beginn der Pandemie annähernd gleich geblieben ist.
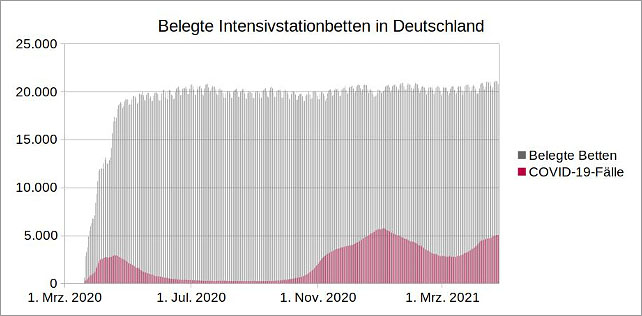
Abbildung 6: Eigene Darstellung, Datenquelle: DIVI-Intensivregister
Auch wenn es bei der Verlegung eines Patienten von einer Intensivstation auf eine andere zu einer Mehrfachzählung kommen kann, wie die Betreiber der Datenbank selbst einräumen, und auch hier die Zahlen nicht immer die tatsächliche Belegung der Betten exakt darstellen, ist die Kernaussage, die man Abbildung 6 entnehmen kann, eindeutig: COVID-19 führt in Deutschland nicht zu einer signifikant höheren Belegung von Intensivstationsbetten.
Berücksichtigt man zudem die vom RKI wöchentlich ermittelten Meldungen akuter Atemwegserkrankungen in bundesweiten Arztpraxen, die seit dem Frühjahr 2020 eine unterdurchschnittliche Gefährdungslage widerspiegeln, stellt sich die berechtigte Frage, warum in Deutschland nicht stärker der schwedische Weg gegangen wird, statt in die andere Richtung zu galoppieren und die ersten Ausgangssperren seit Ende des Dritten Reiches und den ersten beiden Jahren der Besatzung durch die Alliierten flächendeckend einzuführen.
Zusammenfassung
In 60 Prozent der hier untersuchten europäischen Staaten ist es 2020 zu einer Übersterblichkeit gekommen, die zum Teil das Mehrfache einer normalen jährlichen Schwankung beträgt. Dies ist ein markanter Hinweis darauf, dass eine Krankheit wie COVID-19 die hohe Anzahl der Sterbefälle ausgelöst haben könnte. Doch die Angabe der COVID-19 zugeordneten Sterbefälle weicht in den einzelnen europäischen Ländern zum Teil stark von der tatsächlichen jeweiligen Übersterblichkeit ab. Dies ist wiederum ein Indiz dafür, dass die zu Anfang des Beitrags dargelegte Kritik an der Verwendung des PCR-Tests berechtigt ist.
Die Unzuverlässigkeit bei der korrekten Erfassung der Krankheitsfälle macht es daher schwierig, die Belastung der jeweiligen Gesundheitssysteme richtig einzuschätzen. Denn weder das Statistische Amt der Europäischen Union noch das European Centre for Disease Prevention and Control veröffentlichen Daten zur gesamten Belegung von Krankenhaus- oder Intensivstationsbetten, sondern nur die Anzahl von COVID-19-Patienten.
Zumindest für Deutschland lässt sich anhand der Überwachungsinstrumente des RKI belegen, dass es trotz anderslautender Medienberichte bisher nicht zu einer überdurchschnittlichen Mehrbelastung des deutschen Gesundheitssystems aufgrund von COVID-19 gekommen ist. Da es in anderen europäischen Ländern an entsprechenden Überwachungsinstrumenten mit wöchentlicher Berichterstattung fehlt, ist es problematisch, allein von der Anzahl der gemeldeten COVID-19-Patienten auf eine Überlastung des jeweiligen Gesundheitswesens zu schließen.
Wären Daten zur gesamten Belastung der jeweiligen Gesundheitssysteme durch akute Atemwegserkrankungen, insbesondere für diejenigen Länder mit einer hohen Übersterblichkeit, verfügbar, könnte man zumindest ausschließen, dass die hohe Anzahl von Sterbefällen unter anderem auch auf die Folgen der Maßnahmen zurückzuführen sind.
Der Anteil der Menschen unter 60 Jahren an der Übersterblichkeit in den untersuchten Ländern ist trotz Einzelfalldarstellungen in vielen Medien, die einen gegenteiligen Eindruck suggerieren, minimal. Es stellt sich daher die Frage, ob gezielte, spezifische Schutzmaßnahmen für die Altersgruppe der 60- bis 79-jährigen und insbesondere für die über 80-jährigen nicht deutlich wirksamer wären als das Gießkannenprinzip, mit dem gerade das Leben und die Existenzgrundlage aller stark beeinträchtigt wird.
Ein Zusammenhang zwischen schärferen präventiven Maßnahmen zur Ausbreitung des Infektionsgeschehens und einer geringeren Übersterblichkeit lässt sich anhand des Vergleichs der Sterbefälle in Schweden und Dänemark nicht belegen. Zu einer ähnlichen Erkenntnis kam bereits im Dezember 2020 eine Studie von John Ioannidis.
Es ist zwar menschlich verständlich, angesichts einer Gefahrenlage nicht tatenlos zusehen, sondern alles unternehmen zu wollen, um Opfer zu vermeiden. Es stellt sich jedoch aufgrund der in diesem Beitrag dargestellten Datenlage zwingend die Frage, ob der Krankheitserreger, dem der Krieg erklärt wurde, sich von den Maßnahmen der Regierungen überhaupt beeindruckt zeigt.
Die Kollateralschäden dieser Art der Kriegsführung sind hingegen beträchtlich und deutlich spürbar. Das Bruttoinlandsprodukt in Deutschland ist 2020 gegenüber dem Vorjahr offiziell um fünf Prozent zurückgegangen (tatsächlich wahrscheinlich sogar mehr), im Euroraum um fast sieben Prozent, und die Spaltung der Gesellschaft nimmt beängstigende Formen an. Die Art der Verurteilung von Maßnahmengegnern erinnert an Lynchmobs, die Polizeigewalt gegenüber friedlichen Demonstranten ist erschreckend und der Mangel an wissenschaftlicher Präzision bei der Formulierung von Gesetzen, welche die Grundrechte in einem nie dagewesenen Maße einschränken, erinnert an Kirchendogmen im Mittelalter.
Es ist abzusehen, dass noch Jahre, wenn nicht Jahrzehnte über die Frage gestritten werden wird, welcher Nutzen und welcher Schaden von den Corona-Maßnahmen ausgehen. Es bleibt zu hoffen, dass diese Diskussion sachlicher, friedlicher und weniger emotional geführt wird, als es zur Zeit zu beobachten ist.
Über den Autor: Karsten Montag, Jahrgang 1968, hat Maschinenbau an der RWTH Aachen, Philosophie, Geschichte und Physik an der Universität in Köln sowie Bildungswissenschaften in Hagen studiert. Er war viele Jahre Mitarbeiter einer gewerkschaftsnahen Unternehmensberatung, zuletzt Abteilungs- und Projektleiter in einer Softwarefirma, die ein Energiedatenmanagement- und Abrechnungssystem für den Energiehandel hergestellt und vertrieben hat.
Datenquellen:
- Online-Datenbank des Statistischen Amts der Europäischen Union
- European Centre for Disease Prevention and Control
- WHO Weekly epidemiological update
- DIVI-Intensivregister
Weitere Artikel zum Thema:
- Betrugsverdacht: Warum die Todeszahlen des Robert Koch-Instituts nicht plausibel sind (Karsten Montag, 16.4.2021)
- Kliniken 2020: Falsche Corona-Fälle, Patientenschwund und selbstgemachter Notstand (Susan Bonath, 18.2.2021)
- Die Corona-Toten: eine Medienzahl (Marcus Klöckner, 13.4.2020)



